Mpox: Preguntas frecuentes
Lo que necesita saber sobre los síntomas, la exposición a la enfermedad, las vacunas y la protección de su salud
Obtenga más información: Viruela símica: expertos de OHSU responden preguntas frecuentes
OHSU tiene vacunas Jynneos. Consulte “¿Quiénes pueden vacunarse en OHSU?” Usted puede obtener una cita o recibir atención:
- De su proveedor
- En una clínica Immediate Care
- A través de una consulta virtual Immediate Care
Aspectos básicos de la mpox
-
El virus es parte de una familia de virus llamada poxvirus, que incluye la viruela. Los poxvirus producen un sarpullido doloroso que tiene el aspecto de granos o ampollas. La infección por poxvirus también puede causar problemas de salud y, rara vez, la muerte.
El virus se reportó por primera vez en 1958 cuando se infectaron monos de un centro de investigación en Dinamarca. Se conoció como hMPXV (viruela símica en humanos) aunque los monos no fueron la fuente del brote. Los científicos creen que los roedores pueden transportar el virus.
El primer caso en humanos se reportó en 1970. En 2003, en Estados Unidos hubo un brote de 47 casos en seis estados vinculados a los perritos de las praderas.
-
No. Si bien las personas pueden contraer el virus durante la relación sexual, no se considera una enfermedad de transmisión sexual porque también se puede propagar de otras maneras.
Síntomas y propagación de la mpox
-
Los síntomas normalmente persisten de dos a cuatro semanas.
Los primeros síntomas son:
- Fiebre
- Dolor de cabeza intenso
- Ganglios linfáticos inflamados
- Dolor de espalda
- Dolor muscular
- Falta de energía
Los síntomas siguientes son:
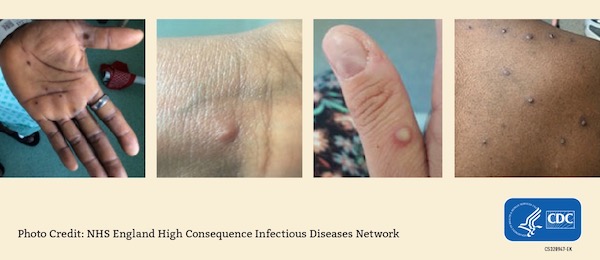
- Después de uno a tres días de fiebre, la persona infectada desarrollará un sarpullido doloroso que tiene el aspecto de granos o ampollas.
- Las erupciones de la piel (lesiones) por lo general aparecen en el rostro, las manos, los pies, la boca y la garganta. También pueden aparecer en los genitales y los ojos.
- Las erupciones se llenan de líquido y luego aparecen las costras.
Ejemplos de sarpullido de la mpox
-
El virus se propaga mayormente por contacto directo o indirecto con las lesiones dérmicas, los fluidos corporales o los elementos personales, como ropa, sábanas o toallas, de una persona infectada.
Los expertos de OHSU expresan que es muy poco probable que el contacto casual, como al estrechar la mano, propague el virus. Los científicos están estudiando si es posible que el virus se propague por aire, a través de las gotitas respiratorias, pero consideran que es muy poco probable.
Si está embarazada y se infecta con el virus, puede transmitirla:
- Al feto a través de la placenta.
- A su bebé recién nacido en el contacto estrecho después del parto.
-
Las personas infectadas deben considerarse contagiosas desde el momento en que aparecen los primeros síntomas hasta que se caen las costras del sarpullido y se forma una nueva capa de piel.
Los expertos de OHSU dicen que una vez que las personas se hayan recuperado del virus, ya no pueden propagarlo.
-
El período de incubación es el tiempo que transcurre entre la infección con el virus y la aparición de los síntomas. Los expertos de OHSU expresan que el período de incubación del virus es normalmente de siete a 14 días, pero puede extenderse hasta los 21 días.
-
Los expertos en enfermedades infecciosas afirman que, en base a lo que sabemos sobre los virus estrechamente relacionados, las personas infectadas o vacunadas deberían tener inmunidad a largo plazo.
La inmunidad puede debilitarse por varias razones:
- Medicamentos y tratamientos médicos que suprimen el sistema inmunitario.
- Infección por VIH no tratada o desconocida.
La información sobre la duración de la eficacia de la vacuna es limitada. Los CDC recomiendan dosis de refuerzo de Jynneos para la mpox cada dos o 10 años si sigue existiendo riesgo de infección.
-
El virus puede causar una variedad de complicaciones como:
- Formación de cicatrices
- Infecciones secundarias, incluida la amigdalitis
- Neumonía
- Pérdida de la vista
- Complicaciones en el embarazo, incluida la pérdida de este
Prevención de la mpox
-
Los expertos de OHSU recomiendan que evite:
- Tener contacto sin protección con las lesiones dérmicas, los fluidos corporales o los elementos personales de una persona infectada.
- Tener contacto cara a cara prolongado (a menos de 6 pies) con una persona infectada sin usar mascarilla.
En diciembre, los CDC informaron que las personas no vacunadas tenían entre siete y 14 veces más riesgo de contraer la enfermedad de la mpox que las que habían recibido al menos una dosis de la vacuna.
Si comparte la vivienda o el entorno de atención médica con una persona infectada, puede usar algunos desinfectantes domésticos comunes para matar el virus en las superficies de uso compartido y en los elementos personales.
-
Cualquier persona que haya estado en contacto estrecho con alguien que tenga mpox corre el riesgo de contraer el virus. Pero la mayoría de los casos se han dado en hombres, sobre todo hombres que tienen relaciones sexuales con hombres, de acuerdo con la OMS. La mayoría de los casos reportados en Oregón hasta el momento ha sido en hombres.
Las personas que no tienen la vacuna contra la viruela también pueden ser más vulnerables a contraer el virus, expresaron los CDC. Estados Unidos implementó la vacunación rutinaria contra la viruela en 1972.
(Las personas que se han puesto la vacuna contra la viruela en su infancia, con una sola dosis tienen protección por hasta 75 años, de acuerdo con los investigadores de OHSU).
Vacunas contra la mpox
-
La Administración de Alimentos y Medicamentos de los Estados Unidos ha aprobado dos vacunas contra los poxvirus, la familia de virus que incluye la mpox:
- Jynneos tiene autorización de emergencia para su uso en personas mayores de 18 años que tienen un riesgo alto de infección con el virus. También se puede aplicar a personas menores de 18 años conforme a la regla de “acceso expandido” de la FDA, que incluye el consentimiento informado y otros criterios a cumplir.
- ACAM2000 tiene aprobación para su uso contra la viruela en personas consideradas de alto riesgo de infección. La FDA permitió su uso contra la mpox bajo las reglas de “acceso expandido”.
Ninguna de las dos vacunas contiene el virus de la viruela o la mpox. Ambas vacunas están hechas a partir de un virus relacionado que no causa la enfermedad en humanos. Ambas estimulan el sistema inmunitario para que produzca anticuerpos que combaten la infección.
Ambas vacunas pueden tener efectos secundarios que incluyen dolor, inflamación, fiebre y sarpullido.
-
La FDA aprobó el uso de ambas vacunas, Jynneos y ACAM2000, contra los poxvirus. Esto significa que recibieron la aprobación luego de extensas pruebas en personas.
Jynneos tiene algunas posibles complicaciones. Se puede aplicar a personas con sistema inmunitario debilitado.
ACAM2000 está asociada al riesgo de miocarditis y pericarditis e inflamación del músculo cardíaco y el tejido circundante potencialmente grave. El riesgo es mayor para quienes nunca se aplicaron la vacuna contra la viruela, como la mayoría de las personas menores de 60 años.
Los CDC dicen que la ACAM2000 no debería aplicarse a personas que:
- Tienen el sistema inmunitario muy debilitado
- Tienen VIH
- Tienen afecciones en la piel, como eczema o psoriasis
- Tienen enfermedades cardíacas
- Tienen enfermedades de la vista tratadas con esteroides tópicos
- Están embarazadas
- Tienen menos de 12 meses de edad
-
La ACAM2000 tiene una sola dosis y se aplica con una aguja bifurcada. La aguja se sumerge en el líquido de la vacuna y luego se usa para dar múltiples pinchazos poco profundos en un área pequeña de la piel del brazo.
La Jynneos se aplica en dos dosis, normalmente con 28 días de diferencia. Suele inyectarse una dosis bajo la piel en la parte inferior del antebrazo. Jynneos también puede administrarse en la parte superior de la espalda, bajo la piel, justo debajo del omóplato.
-
Después de la exposición: Los expertos de OHSU dicen que vacunarse dentro de los cuatro días de la exposición puede evitar la infección. Vacunarse dentro de los 14 días de la exposición puede reducir la duración y gravedad de la infección.
Antes de la exposición: La Autoridad de Salud de Oregón manifiesta que las personas que tienen riesgo de infectarse deben vacunarse o ser consideradas para la vacuna. Consulte “¿Quién debe recibir la vacuna Jynneos?” a continuación.
OHSU tiene vacunas Jynneos. Consulte “¿Quiénes pueden vacunarse en OHSU?” a continuación para saber quién califica.
-
Las vacunas están disponibles para las personas que han estado expuestas a la mpox o que son consideradas de alto riesgo de infección.
- OHSU tiene vacunas Jynneos. Consulte “¿Quiénes pueden vacunarse en OHSU?” a continuación para saber quién califica. Para programar una cita:
- Llame a su proveedor de atención médica.
- Llame al departamento de salud pública local:
- Usted también puede recibir atención:
- En una clínica Immediate Care
- A través de una consulta virtual Immediate Care
- A través de Immediate Care SmartExam
-
Cualquiera puede contraer la infección de la hMPXV (viruela símica en humanos), pero algunos grupos siguen corriendo mayor riesgo de infección. OHSU tiene un suministro abundante de vacuna contra la hMPXV (viruela símica en humanos) (JYNNEOS). Está disponible para cualquier persona que sea elegible. No es necesario que comparta su riesgo personal.
Usted puede recibir la vacuna contra la hMPXV (viruela símica en humanos) si:
- Es mayor de 18 años.
- No tiene síntomas relacionados con la hMPXV (viruela símica en humanos) (sarpullido, fiebre, inflamación de ganglios linfáticos, dolores musculares, dolor de espalda o dolor de cabeza).
- No tiene antecedentes de infección por hMPXV (viruela símica en humanos).
- No tuvo una reacción grave a la vacuna contra la hMPXV (viruela símica en humanos) en el pasado.
OHSU ofrece JYNNEOS con cita en nuestra Physicians Pavilion Pharmacy.
Para programar una cita:
- Llame a Physicians Pavilion Pharmacy al 503-494-7570 en el horario de atención de la farmacia: lunes a viernes de 8 a.m. a 9 p.m., sábados y domingos de 9 a.m. a 5:30 p.m.
- Use nuestra herramiente de planificación de vacunas
Después de la exposición:
Si estuvo expuesto a la mpox, debe vacunarse de inmediato, preferiblemente dentro de los cuatro días desde la exposición.
Es elegible para la vacuna en OHSU si:
- Es mayor de 18 años.
- No tiene síntomas relacionados con la mpox (sarpullido, fiebre, inflamación de ganglios linfáticos, dolores musculares, dolor de espalda o dolor de cabeza).
- Ha estado expuesto al virus en los últimos 14 días.
Usted también puede:
- Llame su proveedor
- Recibir atención:
- En una clínica Immediate Care
- A través de una consulta virtual Immediate Care
- A través de Immediate Care SmartExam
- Comunicarse con el departamento de salud pública local:
-
Según las pautas de la Autoridad de Salud de Oregón, las personas deben vacunarse o ser consideradas para la vacuna Jynneos de inmediato si:
- Estuvieron en contacto con otras personas que tienen o suponen tener la mpox.
- Tienen mayor riesgo de contraer la infección por mpox.
- Son trabajadores de laboratorio que hacen pruebas de mpox.
- Son trabajadores atención médica que han estado expuestos a la mpox sin equipo de protección individual.
-
El virus puede ocasionar síntomas graves en niños, según los expertos de OHSU.
Los CDC afirman que los niños pueden vacunarse si han tenido contacto personal estrecho con alguien que tenga o pueda tener mpox.
Exposición a la mpox, pruebas y tratamiento
-
Si piensa que estuvo expuesto a la mpox, los expertos de OHSU le recomiendan que:
- Preste atención a la aparición de síntomas durante los 21 días posteriores a su exposición más reciente. Esto incluye medirse la temperatura dos veces al día para detectar la aparición de fiebre. (La Autoridad de Salud de Oregón recomienda prestar atención a la aparición de sarpullido, fiebre de 100.4 o más, inflamación de los ganglios linfáticos y escalofríos).
- Evite los eventos grupales.
- Evite usar el transporte público.
- Evite donar sangre, tejido, leche materna, semen u órganos.
Si presenta síntomas, lo aconsejable es que:
- Se mantenga alejado de las personas y mascotas (aislamiento).
- Busque atención médica y hacerse la prueba.
- Si es posible, cubra las lesiones.
- Use mascarilla.
- Guarde la ropa usada y la ropa de cama en una bolsa o recipiente aparte que pueda desinfectarse y lave la ropa y la ropa de cama por separado del resto de la ropa sucia.
-
Sí. Hable con su proveedor de atención médica para hacerse la prueba. Si no tiene un proveedor de atención médica, llame al departamento de salud pública local:
-
La mayoría de las personas que contrae la mpox se recupera en dos a cuatro semanas sin tratamiento médico.
Para los casos más graves, los CDC y la FDA permiten el uso de tecovirimat, o TPOXX, un medicamento antiviral aprobado para la viruela.
En Oregón, la disponibilidad de tecovirimat es limitada. OHSU está colaborando con las autoridades de salud estatales para garantizar la seguridad de quienes reciben tecovirimat.
-
La mayoría de las personas que contrae la mpox puede cuidarse sola en casa. Las preocupaciones más comunes son sarpullido (lesiones), dolor y comezón.
Cómo cuidarse si tiene sarpullido:
- Manténgalo limpio y seco.
- Cúbralo con gasas, mangas largas, pantalones o guantes.
- Evite rascarse el sarpullido, reventar una lesión o rascarse una costra.
- Evite afeitarse la piel alrededor de los sarpullidos o lesiones.
- Aplique pomada de povidona yodada (Betadine) para reducir el riesgo de propagación del virus y acelerar el proceso de cicatrización.
- Si una lesión produce líquido, deseche las gasas empapadas donde otras personas no entren en contacto con estas. Coloque la ropa o la ropa de cama que haya estado en contacto con este líquido en una bolsa o recipiente aparte para lavarla o desinfectarla después.
Si toca el sarpullido:
- Lávese las manos con agua y jabón o con un desinfectante de manos que contenga alcohol.
- Evite tocar partes sensibles del cuerpo como los ojos, la nariz, la boca, los genitales o el ano. Si el sarpullido ingresa en los ojos puede causar la pérdida de la visión.
Si tiene sarpullido en las manos:
Utilice guantes al tocar superficies u objetos de uso compartido. Los guantes reutilizables deben lavarse con agua y jabón después de cada uso.
Si tiene sarpullido en la boca:
Enjuáguese con agua salada varias veces al día. Si el sarpullido es doloroso, hable con un proveedor de atención médica sobre un enjuague bucal o una anestesia local con receta.
Cómo manejar el dolor o la comezón:
- Dolor: Tome ibuprofeno (Advil, Motrin) o acetaminofén (Tylenol).
- Comezón: Tome un antihistamínico oral (Benadryl). Aplique un gel anestésico (lidocaína), crema con esteroides, loción de calamina o pomada (Aquaphor, Vaseline).
En general:
- Quédese en casa y descanse todo lo posible.
- Use mascarilla al estar cerca de otras personas si tiene sarpullido en la boca o la garganta.
- Beba mucho líquido.
Cuándo debe solicitar atención médica:
- Dolor: Si tiene dolor que no puede controlar con medicamentos de venta libre.
- Sarpullido: Si el sarpullido se extiende hacia un ojo u otra zona que pueda ser especialmente sensible, incluso sobre piel lastimada; y si el sarpullido se extiende por más del 5% o el 10% de su superficie corporal. (El brazo representa aproximadamente el 9% de la superficie corporal).
- Infección: Si cree que tiene signos de una infección secundaria, como fiebre (100.4 o más), escalofríos o sudores, ganglios linfáticos inflamados o un nuevo sarpullido.